La alimentación complementaria (AC) se define como aquella que se adiciona a la lactancia materna o en su defecto a la lactancia con un sucedáneo de la leche materna. Esta introducción de alimentos distintos a la leche, va más allá de la simple selección del momento de inicio de la misma o la elección del primer alimento. A pesar de que existan nuevas corrientes o enfoques sobre introducción de texturas, éstas solo representan un solo punto de todos los aspectos importantes a tomar en cuenta.
Sin embargo, la AC es un proceso en el que se deben tener en cuenta aspectos como:
- Momento apropiado para la introducción de alimentos.
- Favorecer una alimentación complementaria perceptiva (crear un ambiente correcto, considerar aspectos sensoriales e interpretar las señales de hambre y saciedad).
- Características o aspectos culturales.
- Percepción de padres y cuidadores.
- Progresión en el cambio de texturas para promover los movimientos de lengua, labios y mandíbula para asegurar el correcto desarrollo de los órganos involucrados en masticación, habla y pronunciación.
Se trata de un periodo muy importante para el establecimiento de preferencias alimentarias que perdurarán en etapas posteriores.
El proceso de alimentación complementaria debe ser perceptivo y tomar en cuenta la variedad de alimentos disponibles, integración sensorial y frecuencia de inducción, entre otros, tal y como se evidencia en la figura.

Tomando en consideración lo anterior, surge así este Consenso de alimentación complementaria de la Sociedad Latinoamericana de Gastroenterología, Hepatología y Nutrición Pediátrica (COCO 2023) cuya publicación fue realizada por el Grupo de Trabajo de Nutrición de LASPGHAN con especialistas de 21 países. El consenso incluye 33 declaraciones con un porcentaje mayor a 75% de acuerdo que se resumen a continuación:
Declaraciones consolidadas

1.En los lactantes sanos de la región iberoamericana se recomienda la lactancia materna exclusiva durante los primeros 6 meses de edad (acuerdo: 100%): la leche materna es la mejor opción de alimentación por sus beneficios a corto y largo plazo; tiene un impacto positivo en la supervivencia de los lactantes, no solo por el aporte energético y de nutrientes sino por los factores inmunológicos protectores. La lactancia materna exclusiva tiene influencia en aspectos claves como el crecimiento físico, el desarrollo neurológico, la aceptación de sabores, la disminución del riesgo alérgico, la mal oclusión dental y el vínculo afectivo.
2.La AC debe promoverse y explicarse bajo el esquema de alimentación perceptiva (acuerdo: 100%): es deir, se basa en las señales de hambre y saciedad emitidas por el niño, el reconocimiento de las mismas y la respuesta acertada del cuidador, y finalmente la reacción predecible del niño. Es importante que los cuidadores comprendan que los lactantes tienen una capacidad gástrica limitada y por lo tanto necesitan ser alimentados con porciones y volúmenes apropiados a su edad y etapa de desarrollo, con la frecuencia necesaria para satisfacer sus necesidades nutricionales.
3.En los lactantes sanos de la región iberoamericana alimentados de forma exclusiva con leche materna se recomienda el inicio de la AC a los seis meses de edad (acuerdo: 100%): a partir de los 6 meses se torna difícil cubrir los requerimientos nutricionales exclusivamente con leche materna, en especial energía, hierro y zinc; además la mayoría de los lactantes ha alcanzado el desarrollo suficiente que les permite recibir otros alimentos.
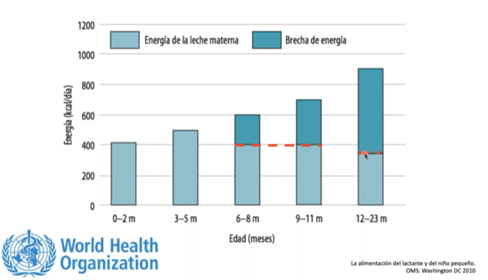
4.El establecimiento de la AC no supone la suspensión de la leche materna, la cual debe mantenerse al menos hasta los primeros dos años (acuerdo: 90,5%; abstención: 9,5%): la leche materna puede aportar la mitad o más de los requerimientos de energía del niño de 6 a 12 meses y un tercio de los requerimientos de energía, además de otros nutrimentos en niños de 12 a 24 meses. La leche materna continúa aportando nutrimentos de mejor calidad que los que pueden ofrecer los alimentos complementarios, así como factores protectores.
5.En lactantes alimentados con fórmula infantil (parcial o totalmente) se puede iniciar la AC a partir de los cuatro meses de edad (acuerdo: 85,7%; desacuerdo: 4,7%: abstención: 9,5%):
6.El peso de los lactantes no debe ser un indicador para empezar o retrasar la alimentación complementaria (acuerdo: 95,2%; abstención: 4,7%): la introducción de la AC en lactantes con bajo peso o exceso de peso no debe ser diferente de las recomendaciones del lactante sano.
7.El inicio de la AC en el pretérmino puede realizarse entre los cuatro y seis meses de edad corregida (acuerdo: 90,5%; desacuerdo: 4,7%; abstención: 4,7%): existen guías que indican que el pretérmino está preparado para empezar este proceso cuando ha perdido el reflejo de extrusión, acepta la cuchara (disminuye hipersensibilidad oral), y su alimentación ya está cubriendo los requerimientos específico. El retraso en la introducción de la AC podría afectar el crecimiento y el neurodesarrollo, y una introducción precoz puede aumentar el riesgo de infección e ingreso hospitalario. En función de la evidencia limitada disponible, lo recomendado sería esperar a los 6 meses de edad corregida, y se desaconseja introducir la AC antes de los 4 meses de edad corregida.
8.La AC en lactantes que reciben leche materna de forma exclusiva debe iniciarse y mantenerse con alimentos con alta biodisponibilidad de hierro, zinc, calcio, vitamina A y folato, como carnes rojas, vísceras y cereales infantiles fortificados sin azúcar añadido (acuerdo: 100%): la recomendación es aportar entre 0.9 y 1.3 mg/kg/día de hierro, primero con alimentos fuente y de no ser posible, con alimentos fortificados, antes de iniciar la suplementación, especialmente para niños entre los 6 y 12 meses de edad que han recibido lactancia materna exclusiva hasta los 6 meses.


9.En el pretérmino la AC debe incluir todos los grupos de alimentos, dando preferencia a los de mayor densidad energética, proteica y con suficiente aporte de hierro (acuerdo: 100%):
10.Un alimento nuevo puede introducirse cada día sin retrasarse más allá de cada 3 días (acuerdo: 95,2%; abstención: 4,7%).

11.La AC debe ser variada, incluyendo desde el inicio alimentos de todos los grupos y asegurándose que los 5 sabores básicos están presentes. Cuatro semanas después del inicio de la alimentación complementaria deberán haberse incorporado al menos dos alimentos de cada grupo (acuerdo: 100%).
12.En lactantes sanos alimentados con fórmula infantil la AC se puede iniciar con cualquier grupo de alimentos, pero a las dos semanas de haber iniciado se debe haber ofrecido al menos un alimento de cada grupo (acuerdo: 100%).

13.Desde el inicio de la AC se pueden ofrecer tres (3) tiempos de comidas, pudiendo agregar posteriormente una o dos meriendas (acuerdo: 95,2%; abstención: 4,7%).
14.Se deberá promover la exposición diaria a verduras y frutas, ya que se logra mayor aceptación de estos grupos de alimentos a largo plazo (acuerdo: 100%).
15.Los lactantes sanos alimentados con leche materna requieren alrededor de diez exposiciones a un alimento (particularmente verduras) para tener reacciones positivas y aceptación a largo plazo. En lactantes con mayor sensibilidad a sabores y texturas o alimentados con fórmula se pueden requerir entre diez y 15 exposiciones a verduras y frutas para su aceptación a corto y largo plazos (acuerdo: 100%).
16.La cantidad de alimentos por tiempo de comida durante el periodo de AC es aproximadamente entre 3-4 cucharadas para los lactantes de seis a ocho meses de edad, entre 4-8 cucharadas para los lactantes de nueve a once meses de edad y entre 8-12 cucharadas para los lactantes entre los doce y 23 meses de edad (acuerdo: 95,2%; abstención: 4,7%).
17.Se recomienda iniciar con purés/papillas y progresar a texturas grumosas y sólidos blandos antes de los diez meses de edad para disminuir el riesgo de aversión a texturas (acuerdo: 100%).

18.Los enfoques de introducción de texturas BLW (Baby-Led Weaning, destete guiado por el bebé) o BLISS (Baby-Led Introduction to SolidS, alimentación sólida guiada por el bebé) deben ser asesorados por un profesional de la nutrición o médico pediatra capacitado. Los padres deberán tener pleno conocimiento de los riesgos que pueden conllevar (acuerdo: 95,2%; abstención: 4,7%).

19.Una vez iniciada la AC se deben introducir todos los alimentos, incluidos los considerados potencialmente alergénicos, como huevo, pescado, trigo, maní o cacahuate, soya, maíz, mariscos y derivados lácteos, independientemente de la historia de atopia familiar (acuerdo: 85,7%; desacuerdo: 4,5%; abstención: 9,5%).
20.La introducción de huevo cocido (sin necesidad de separar clara y yema), pescado y maní, puede realizarse a partir de los cuatro meses de edad en aquellos lactantes en los cuales se haya considerado el inicio de la AC (acuerdo: 76,2%; desacuerdo: 14,3%; abstención: 9,5%).
21.La exposición a los alimentos considerados potencialmente alergénicos no solo debe realizarse de forma oportuna, sino frecuente, al menos dos veces a la semana, con la finalidad de inducir y mantener tolerancia inmunológica (acuerdo: 85,7%; abstención: 14,3%).
22.En lactantes con alergia no se debe retrasar la introducción de los alimentos considerados potencialmente alergénicos (acuerdo: 76,2%; desacuerdo: 9,5%; abstención: 14,3%).
23.Se desaconseja la AC bajo los esquemas vegano, crudivegano y macrobiótico (acuerdo: 100%).
24.En la situación que los cuidadores soliciten asesoría para implementar un esquema de alimentación complementaria vegetariana, esta debe realizarse bajo estricta supervisión de un profesional médico y de nutrición capacitado (acuerdo: 100%).

25.La ingesta de agua natural potable puede considerarse desde el inicio de la AC (acuerdo: 100%).
26.La cantidad diaria de agua natural potable durante el periodo de AC es aproximadamente entre 60 y 150 ml para los lactantes de seis a ocho meses de edad, entre 240 y 300 ml para los de nueve a once meses de edad y entre 450 y 600 ml para los lactantes entre 12 y 23 meses de edad (acuerdo: 81%; abstención: 19%).

27.Se desaconseja el uso de azúcar añadido a los alimentos durante los primeros dos años (acuerdo: 100%).
28.El uso racional de sal en la preparación de los alimentos se considera aceptable (solo para las preparaciones) a partir de los 12 meses de edad (acuerdo: 95,2%; abstención: 4,5%).
29.En los primeros dos años se desaconseja la ingesta de jugos naturales e industrializados y bebidas con azúcares añadidos (acuerdo: 100%).
30.Dada la potencial contaminación con esporas de Clostridioides botulinum en la miel de abeja, se desaconseja su ingesta en los lactantes menores de dos años (acuerdo: 100%).
31.Se desaconseja la ingesta de bebidas con cafeína, tés, infusiones, bebidas carbonatadas, bebidas vegetales (almendra, avena, arroz, soya y coco, entre otras), bebidas con edulcorantes y caldos en los primeros dos años. Las sopas están permitidas considerando una preparación que aporte como mínimo 3/4 de alimentos sólidos (acuerdo: 90,5%; desacuerdo: 9,5%).
32.Durante la preparación de los alimentos se pueden utilizar especias para condimentar preferiblemente después de que el lactante haya estado expuesto a los alimentos en su sabor original (acuerdo: 81%; desacuerdo: 9,5%; abstención 9,5%).
33.Los bebés que reciben lactancia materna exclusiva pueden recibir suplementación diaria con 400 UI de vitamina D3 durante los primeros 12 meses de edad. Nota: en el caso de que se cuente con exámenes bioquímicos de algún nutrimento con resultados en valores normales no se deberá iniciar la suplementación o bien, deberá suspenderse (acuerdo: 95,2%; abstención: 4,7%).
La nutrición durante los primeros años de vida es uno de los pilares más importantes para la salud y calidad de vida de la población. El carácter de complementario de los alimentos, los hace necesarios para que desde los seis meses de vida y junto a la lactancia materna, mejoren el aporte energético, proteico, cantidad, calidad y biodisponibilidad de nutrientes esenciales para un crecimiento saludable!
REFERENCIAS
-R. Vázquez-Frias, L. Ladino, M.C. Bagés-Mesa, V. Hernández-Rosiles, E. Ochoa-Ortiz, M. Alomía, R. Bejarano, C. Boggio-Marzet, M.C. Bojórquez-Ramos, E. Colindres-Campos, G. Fernández, E. García-Bacallao, I. González-Cerda, A. Guisande, C. Guzmán, F. Moraga-Mardones, J. Palacios-Rosales, N.E. Ramírez-Rodríguez, J. Roda, M.C. Sanabria, F. Sánchez-Valverde, R.J. Santiago, N. Sepúlveda-Valbuena, J. Spolidoro, P. Valdivieso-Falcón, N. Villalobos-Palencia, B. Koletzko. Consenso de alimentación complementaria de la Sociedad Latinoamericana de Gastroenterología, Hepatología y Nutrición Pediátrica: COCO 2023,
Revista de Gastroenterología de México, 2023; 8(1): 57-70.
